 19698
19698 19698
19698С 2011 года количество новых исследований выросло, в том, что биопленки могут вызывать осложнения после введения не только перманентных филлеров, но и филлеров на основе ГК исследователи не сомневаются, и ищут новые способы лечения и причин возникновения биопленок. Об этих исследованиях мы и расскажем в статье.
Биопленка – совокупность микроорганизмов, в которой клетки связаны друг с другом и с поверхностью выделяемой из клеток защитной клейкой полимерной массой (ЗПМ).
Биопленки могут быть образованы разными микроорганизмами, например, бактериями, простейшими животными или грибками.
Стадии образования биопленки включают:
На первом этапе блуждающие вокруг поверхности очага воспаления бактерии концентрируются и прикрепляются к его поверхности, а затем захватываются защитной клейкой полимерной массой, выделяемой из клеток, в результате чего и образуются микроколонии, которые не восприимчивы к действию антибиотиков. ЗПМ состоит из ДНК, белков и полисахаридов. Этот состав защищает клетки и способствует их взаимодействию. Передаваемые ЗПМ биохимические сигналы также ускоряют и передачу питательных веществ к разрастающимся бактериям в биопленке. На последней стадии ее формирования биопленка может только менять форму и размер. Полностью сформированная колония неподвластна действию антибиотиков.
Такая биоактивная масса на различных стадиях развития приобретает собственные ДНК и ЗПМ, а ее дисперсия может привести к распространению и формированию новых колоний.
Биопленка может быть дремлющей в зависимости от наличия активизирующих внешних факторов. Когда клеточный метаболизм замирает, биопленка впадает в пассивное состояние. Биопленка активизируется при нарушении ее внутренней среды, например, травмах, инъекциях, физическом давлении.
Такие действия обычно вызывают локальные инфекции, абсцессы, шишки, гранулемы на инородных телах, узелки или системные заражения.
Значение биопленок в радикальной хирургии было осознано не так давно. Установлено, что они препятствуют заживлению ран и значительно сокращают эффективность наружных антибактериальных средств.
То же касается и введения филлеров. С этими операциями связано множество побочных эффектов, например, образование узелков, свищей и абсцессов. Такие явления хоть и не часто, но, тем не менее, могут возникать, особенно при введении «долгоиграющих» филлеров
В настоящее время специалисты отдают предпочтения биодеградируемым филлерам, но все же остается группа пациентов, которым в свое время были введены синтетические и полусинтетические препараты и эти пациенты требуют пристального внимания косметолога.
Обычно побочные реакции развиваются через несколько недель после введения инородной субстанции и представляют собой эритематозные слегка болезненные узелки. Они часто не проходят месяцами и доставляют пациенту существенный дискомфорт. Ранее предполагалось, что это аллергическая реакция на введенный филлер, но доказательных сведений тому получено не было. Образующиеся узелки всегда мелкие, локально расположены и не несут в себе антител. Более того, многие из них рассасываются при приеме антибиотиков. Сейчас предполагается, что подобные побочные реакции, возникающие чаще всего после введения гидрофильных филлеров, – результат образования биопленок. Доказано их инфекционное происхождение в 7 из 8 лабораторных проб.
Меры предосторожности имеют немаловажную роль в эстетической хирургии. Инъекции филлеров часто проводятся в областях с постоянно присутствующими бактериями, например, губах или коже лица, пораженной акне. Поэтому существуют правила, которые необходимо соблюдать, чтобы избежать попадания инфекций до и после операции:
Результаты исследований (Kravvas G, Veitch D, Al-Niaimi F.) показывают, что в присутствии даже очень небольшого количества бактерий филлеры способствуют образованию биопленки.
Антибиотики широкого спектра действия способны лечить такие инфекции, если их вводить в течение 24 часов после инокуляции, но их эффект уменьшается при введении после 72 часов после инокуляции. В исследовании Saththianathan et al. установлено, что все типы филлеров (гиалуроновая кислота, полиакриламидный гель и поли-1-молочная кислота) могут поддерживать рост биопленок S. epidermidis. Предполагается, что путь инфекций - бактериальное загрязнение во время инъекции филлера; принимая во внимание, что на коже человека присутствуют значительные комменсальные бактериальные колонии.
Многократное прохождение иглы через поверхность, загрязненную биопленкой, привело к значительному увеличению загрязнения материала наполнителя в 10 000 раз (р <0,001). Шесть клинических образцов от пяти пациентов продемонстрировали бактериальную биопленку. Было обнаружено, что среднее количество бактерий составляет 2,2 × 107 бактерий / мг ткани (диапазон от 5,6 × 105 до 3,7 × 107 бактерий / мг ткани). Микробиомный анализ выявил преобладание Pseudomonas, Staphylococcus и Propionibacterium, присутствующих в этих образцах.
Биопленки могут представлять собой эритематозные узелки и папулы. Они также могут представлять собой инертные, бессимптомные гранулемы, которые могут даже спадать сами по себе, особенно в случае гиалуроновой кислоты. Биопленки могут также привести к локальным гнойным инфекциям, проявляющимся как глубокие абсцессы или тяжи. Рецидив активной инфекции после успешного лечения является признаком присутствия биопленки. Кроме того, гранулемы могут также проявляться в виде гипертрофических рубцов, отеков и постоянной эритемы или обесцвечивания.
Чтобы предотвратить такие инфекции, рекомендуется строгая техника асептических инъекций наряду с тщательным обеззараживанием кожи антисептическими растворами.
В гранулемы, образованные биопленками, обычно вводили кортикостероиды, непосредственно в очаг воспаления, в тяжелых случаях применялась системная терапия глюкокортикостероидами. Недавнее исследование Kravvas G, Veitch D, Al-Niaimi F показало, что лечение низкими дозами стероидов не изменило течение инфекции, но введение высоких доз стероидов ее усугубило.
В любом случае терапия болезненных узелков на поверхности имплантата начинается с 2-3 недельного курса противомикробных препаратов широкого спектра. Если планируется курс гормональных инъекций, то его проводят только после принятия антибиотиков.
Также во время обзора исследований мы встретили предложения использовать гиалуронидазу для лизиса механической поддержки колонии биопленки, лазеры для достижения прямого лизиса биопленочного матрикса в воспалительных узлах. Тем не менее, мы должны быть чрезвычайно осторожны, потому что, согласно маркировке, гиалуронидаза не должна использоваться при наличии активной инфекции, так как это может способствовать распространению инфекции в соседние ткани. (Rzany B, DeLorenzi C (2015))
Наконец, наиболее инвазивным методом стало хирургическое иссечение воспалительных поражений, которое следует применять только в очень тяжелых, устойчивых к лечению случаях.
Узлы, которые не реагируют на антибиотики и гиалуронидазу, могут реагировать на ежемесячные внутрилезиональные 5-ФУ (5-Fluorouracil) инъекции. Механизм, с помощью которого 5-ФУ разрушает гранулемы, до сих пор полностью не изучен, но может иметь отношение к его антимикробным и противовоспалительным свойствам. ( Fitzgerald R, Bertucci V, Sykes JM, Duplechain JK (2016))
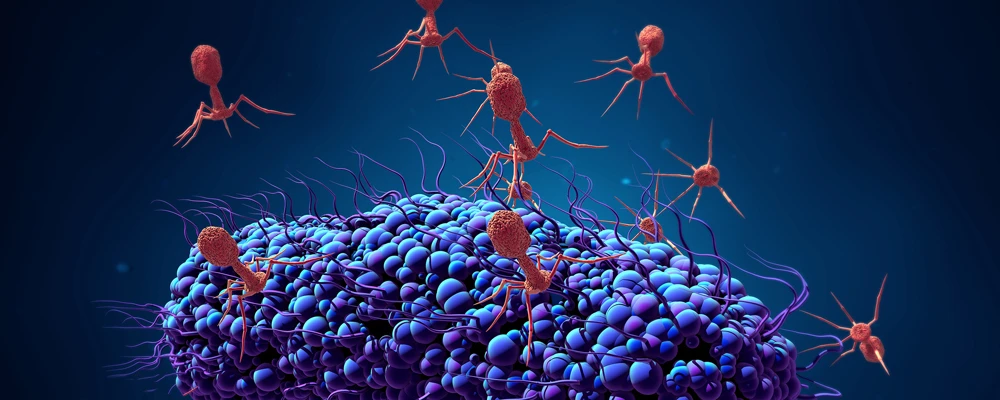
Еще одна многообещающая терапевтическая стратегия, которая приобретает все большую популярность в научном мире, - это фаготерапия. Недавние исследования показали, что потенциал использования бактериофагов для борьбы с болезнями, связанными с биопленкой, благодаря их способности проникать в более глубокие слои биопленок и нацеливаться на устойчивость к антибиотикам, которая развивается в контексте биопленок.
Бактериофаги (или фаги) - это вирусы, которые заражают бактерии и в конечном итоге вызывают лизис клеток. По этой причине их также можно использовать в качестве стратегии против биопленки. Клеточный лизис вызывается лизинами, которые продуцируются фагами. Кроме того, фаги также могут продуцировать полисахаридные деполимеразы, которые способны разрушать матрицу EPS.
Также интересным представляется исследование, в котором приведены результаты влияния ферментов (энзимов) на биопленки. В последние годы возросло использование ферментов в качестве анти-биопленочных агентов, поскольку они успешно удаляют биопленки с промышленных поверхностей. Мишенью для биопленочных ферментов обычно является матрица внеклеточных полимерных веществ (ЗПМ), окружающая клетки. Действие ферментов неразрывно связано с нарушением физической целостности биопленки, разложением молекул матрицы до мономеров, которые могут транспортироваться через клетку и далее метаболизироваться. Ферменты могут атаковать непосредственно компоненты биопленки и вызывать клеточный лизис.
Не существует четких указаний о том, как окончательно устранить риск образования биопленки, но есть определенные меры, которые можно соблюдать для обеспечения безопасных и чистых инъекций.
Важно знать, были ли ранее имплантированы постоянные или неразлагаемые наполнители. Постоянные наполнители имеют более высокий риск заражения в результате травмы или разрушения, если онисоседствуют с другими филлерами. Возможно, это связано с вызванным иглой разрывом защитной капсулы, которая подвергает старый наполнитель воздействию бактерий. Кроме того, следует избегать больших объемов наполнителей, так как они могут вызывать значительное воспаление. Кроме того, следует выявить историю возникновения предыдущих инфекций или иммуносупрессии.
При подготовке кожи ни одно из исследований не продемонстрировало явного превосходства хлоргексидина над схемами на основе алкоголя (Lai NM, Lai NA, O’Riordan E, Chaiyakunapruk N, et al.)
В статье 2017 года Gandy J, Bierman D, Zachary C рассмотрен первый случай пациента, у которого развилась тяжелая гранулематозная реакция инородного тела на наполнитель ГК. Ранее не сообщалось о гранулематозной реакции как о побочном эффекте этого конкретного наполнителя. При обследовании у пациентки были твердые эритематозные гранулематозные бляшки на двусторонних щеках с узлом на правой щеке. Полное разрешение этой отсроченной реакции было достигнуто после нескольких инъекций внутрилезиального кеналога (IL-K) 2,5 мг / см 3, и дальнейший эстетический результат был достигнут при помощи лазерной шлифовки. Вывод, который сделали исследователи: гранулематозные реакции могут происходить с любыми филлерами на основе ГК, хотя о таких случаях обычно не сообщается.
Эти отсроченные реакции, как правило, являются локализованными иммунологическими реакциями, хотя инфекции биопленки следует исключать при необходимости. Только при длительных (5 лет) исследованиях будет известно точное число таких реакций.
Пациент не был свидетелем того, как наполнитель был набран в шприц. Кроме того, поставщик среднего уровня выполнял инъекции без присмотра врача. Одна теория о том, почему у пациента развилась гранулематозная реакция на филлер заключается в том, что использовался нечистый продукт или загрязненная техника. Другая теория состоит в том, что у пациента многократные предшествующие наполнители, возможно, стимулировали подобную иммунную реакцию.
Тем не менее, мы не можем исключать, несмотря на неоднократные негативные мнения, что это действительно была биопленочная инфекция, которая частично разрешилась лечением антибиотиками ее лечащим врачом.

