Рубцы, образовавшиеся после пластических операций, зачастую вызывают наибольший психологический дискомфорт у пациентов, не говоря о том, что грубые рубцы сводят на нет результаты самой прекрасно выполненной пластической операции.
Часть пациентов удовлетворены результатами пластической хирургии, но большая часть пациентов хочет еще больше улучшить внешний вид рубцов.

Рубец – это соединительнотканная структура, возникшая в месте повреждения кожи различными травмирующими факторами для поддержания гомеостаза организма. Формирование рубцовой ткани представляет собой физиологический ответ на повреждение кожных покровов и слизистых оболочек. Однако изменение метаболизма внеклеточного матрикса (дисбаланс между его разрушением и синтезом) может привести к чрезмерному рубцеванию и образованию келоидных и гипертрофических рубцов.
Рубцы, которые остаются после работы хирургов или по какой-то причине не могут быть оперированы хирургами, можно условно отнести к группе так называемых косметологических рубцов, с которыми должны и могут работать дерматологи и косметологи.
Необходимость проведения терапии определяется выраженностью субъективных симптомов (например, зуда/боли), а также эстетическими показателями, которые могут значительно влиять на качество жизни.
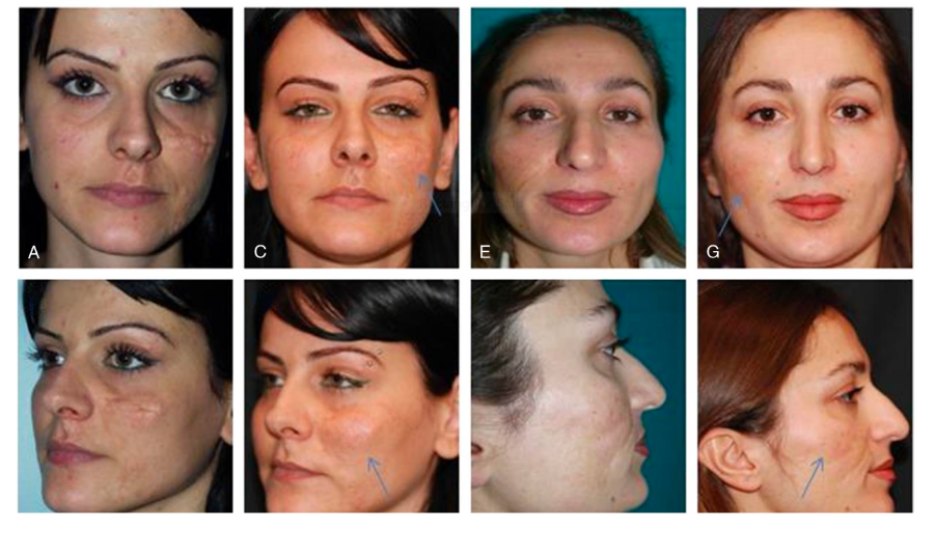
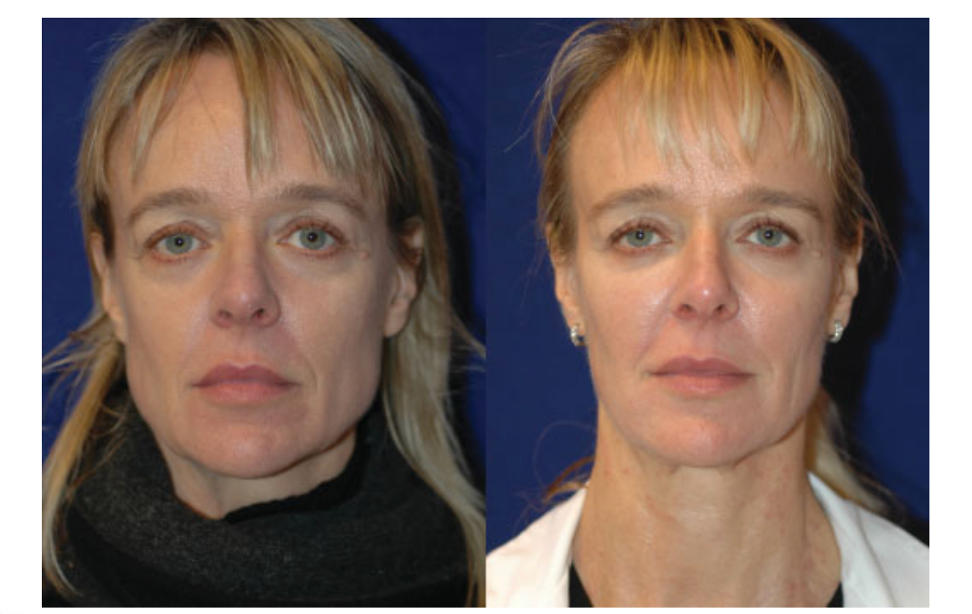
Положительная клиническая динамика (уменьшение объема рубца, снижение выраженности субъективных симптомов) наблюдается при комбинированных протоколах, включающих лазерное воздействие и PRP-терапию.
Обогащенная тромбоцитами плазма (PRP) – это фракция крови, содержащая высокие концентрации тромбоцитов и факторов роста. PRP была признана многообещающим средством для улучшения заживления ран и на протяжении десятилетий использовалась во многих медицинских специальностях, включая кардиохирургию, челюстно-лицевую хирургию, офтальмологию и ортопедическую хирургию. В последнее время появляется все больше данных о ее применении в эстетической хирургии.
Применение обогащенной тромбоцитами плазмы (PRP) ускоряет заживление ран за счет быстрой миграции и пролиферации клеток. Доказательства использования технологии PRP в качестве мощной терапии для избранных пациентов, перенесших косметическую хирургию, быстро расширяются.
Процесс начинается с взятия пробы крови в пробирку с антикоагулянтом и разделительным гелем. Затем пробирки центрифугируют в течение 10 минут. Благодаря своей плотности эритроциты оседают на дно пробирки. В верхней части пробирки будут располагаться плазма, тромбоциты, моноциты и лимфоциты. Оказавшись в слое кожи, тромбоциты активируются, дегранулируют, при этом высвобождаются факторы роста. Активация тромбоцитов является естественной реакцией, когда в тканях кожи происходит травматический процесс (инъекция и/или повреждение).
Различные механизмы образования рубцов не только объясняют разнообразие их клинических проявлений, но и дают направления к поиску новых и эффективных способов их лечения.
Рассмотрим лечение при помощи PRP-терапии в сочетании с лазерным воздействием.
Импульсный лазер используется для селективной фотокоагуляции расширенных сосудов на поверхности рубцов. Лазер на красителях генерирует излучение с длиной волны 595 нм, что соответствует пику поглощения гемоглобина эритроцитов в кровеносных сосудах.
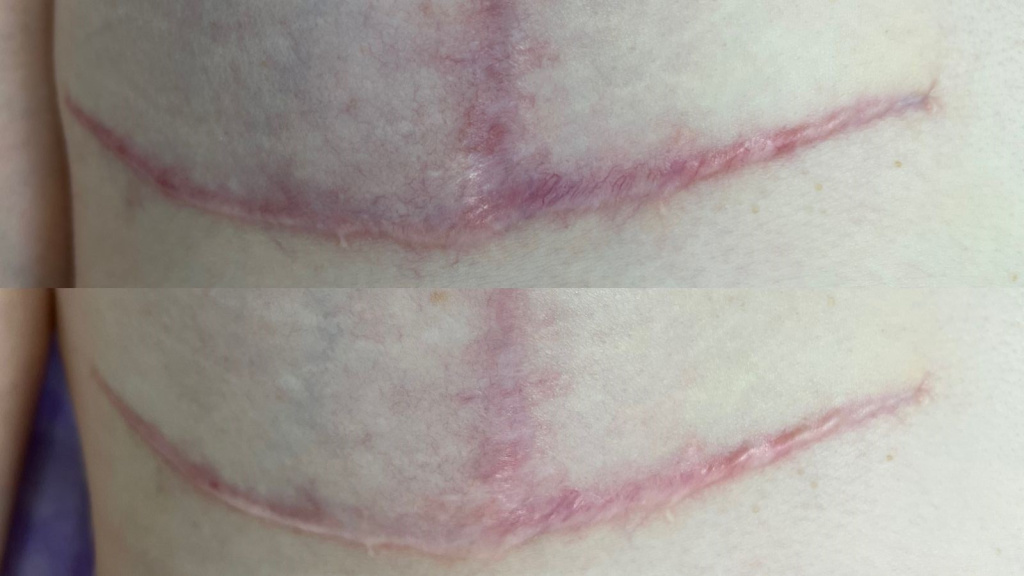
В большинстве случаев использование импульсного лазера в сочетании с PRP-терапией оказывает положительное воздействие на ткань рубца в виде размягчения, уменьшения интенсивности эритемы и высоты стояния.
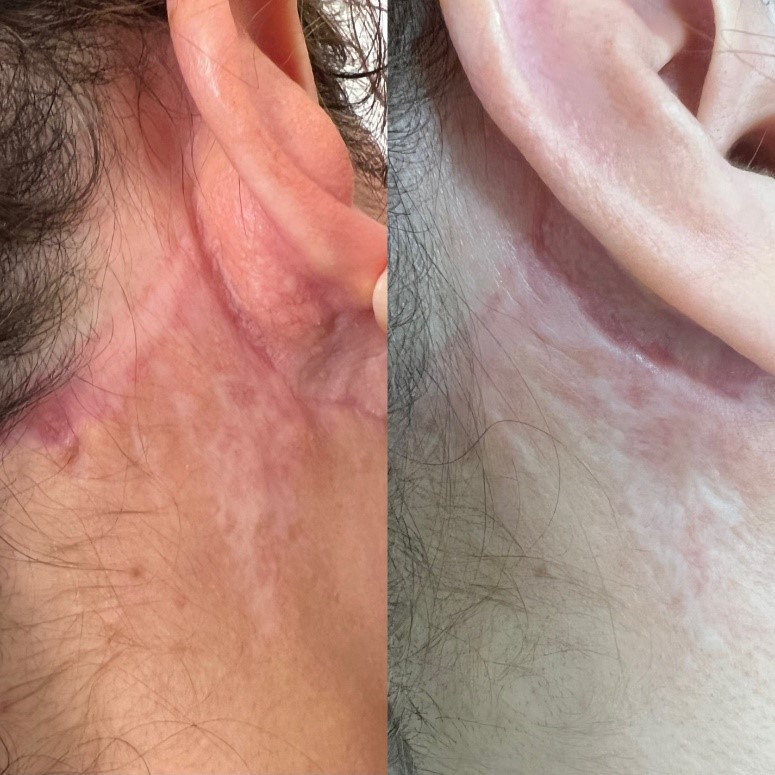
Лазер на основе диоксида углерода с успехом может быть использован для лечения гипертрофических рубцов.
Обработка рубца СО2 лазером может проводиться в тотальном или фракционном режимах.
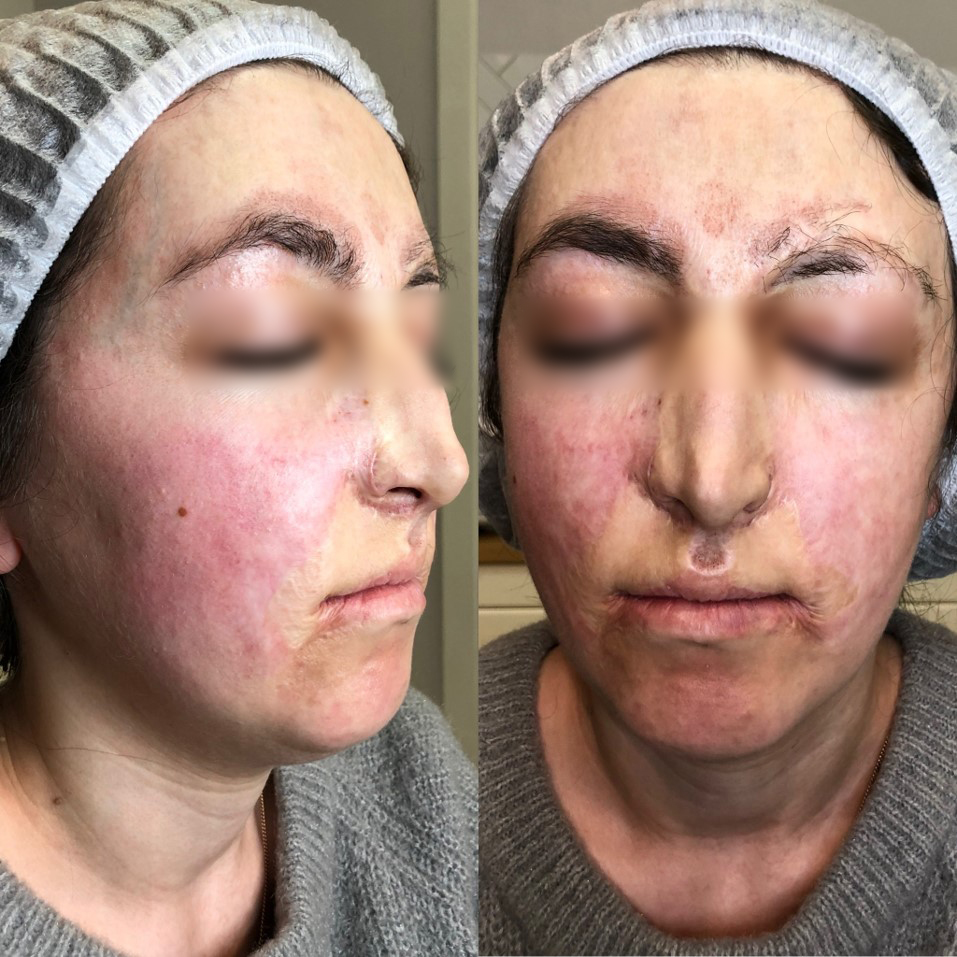
Рассмотрим протокол коррекции рубцовых деформаций на примере пациентки после термического ожога.
Качественно улучшить рубцовую ткань, которая неизбежно возникает на месте ожогов IIIa и IIIb степеней, возможно при использовании лазера на основе диоксида углерода.
Лазерное воздействие представляет собой выпаривание определенного объема мягких тканей под воздействием лазерного луча. Такое воздействие приводит к точечному разрушению рубцовой ткани и формированию здоровой кожи. Методика является очень эффективной, но использование высоких параметров на аппарате может привести к образованию на коже нежелательных явлений.
«Эффект марли» — это достаточно частое осложнение фракционного лазерного омоложения, которое представляет собой сеть атрофических рубцов на поверхности кожи лица и тела. Возникает обычно при применении фракционного СО2 лазера, когда лазерный луч проходит в кожу в виде равномерной сетки микролучей.
Для того чтобы поработать с кожей эффективно и безопасно, были проанализированы публикации иностранных коллег (Грегори С. Келлером и др.), которые сразу после лазерной шлифовки применяли инъекции богатой тромбоцитами и моноцитами плазмы (Cellenis® PRP).
Суть метода PRP состоит в том, чтобы заставить организм вырабатывать нужное количество клеток для восстановления тканей с помощью использования собственного материала для стимуляции.
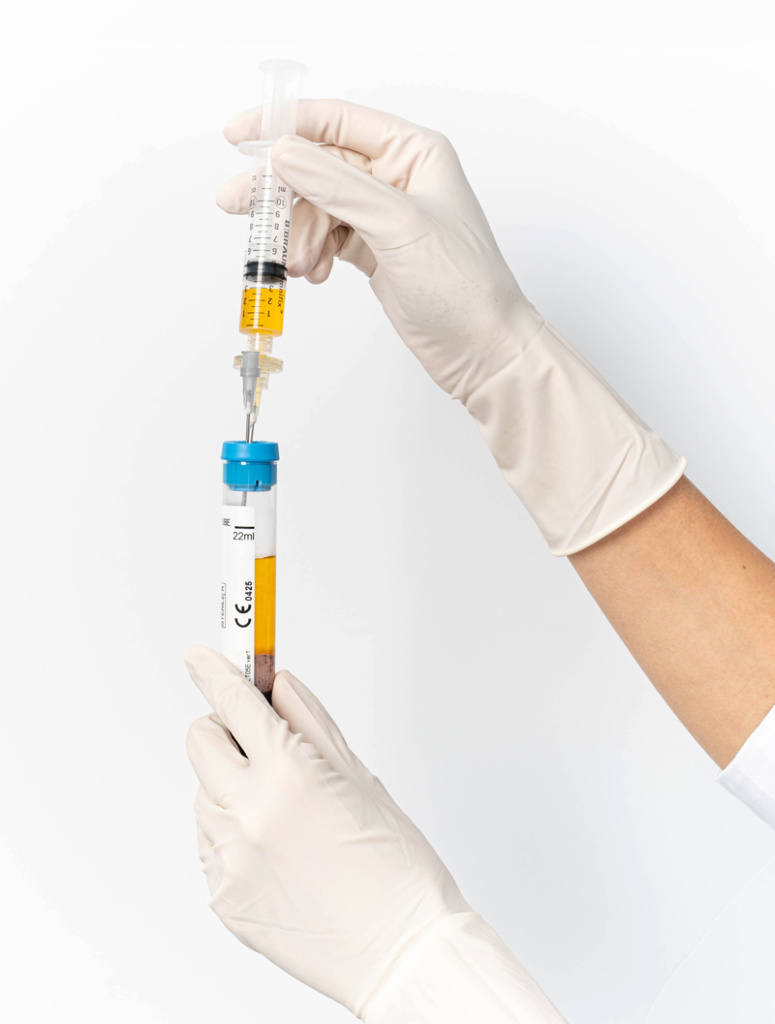
При работе с рубцами очень важна «чистота» конечного продукта, а именно отсутствие провоспалительных клеток в образце плазмы, именно поэтому пациентке сразу после лазерной шлифовки была назначена современная система для PRP-терапии Cellenis второго поколения.
Она представлена в десятках стран мира под несколькими торговыми марками: Cellenis® PRP, Tropocells® PRP, MyCells® PRP, Eclipse® PRP. Данный продукт имеет все сертификаты качества: FDA (американский сертификат), CE Medical Devices (европейский сертификат) и регистрационное удостоверение на территории РФ (набор для получения обогащенной тромбоцитами плазмы PRP).
На российском рынке эстетической медицины представлены в основном PRP первого поколения, основанные на получении buffy coat.
Эти системы производят конечные продукты, которые сильно загрязнены эритроцитами и нейтрофилами (катаболические клетки, которые являются антагонистами всего процесса заживления).
Системы PRP первого поколения используют метод сбора buffy coat (лейкоцитарной пленки) для приготовления PRP, который является очень неточным. Так как эритроциты имеют самую высокую плотность, они в конечном итоге концентрируются на дне образца. На их вершине находится концентрированный набор тромбоцитов, моноцитов, лимфоцитов и нейтрофилов, ВСЕ они включаются в buffy coat. Так как для систем PRP buffy coat требуется сбор всей лейкоцитной пленки для получения высокой концентрации тромбоцитов, то при сборе всего buffy coat в образец PRP неизбежно попадают многочисленные эритроциты.
Поскольку во время забора лейкоцитарной пленки шприцем в отцентрифугированной пробирке нет четкого барьера, разделяющего уровни, на которых располагаются разные клетки крови, многочисленные эритроциты и нейтрофилы неизбежно загрязняют образец PRP, оказывая в дальнейшем катаболические эффекты.
Причина, по которой Cellenis® PRP является системой подготовки следующего поколения, заключается в том, что она способна изолировать эритроциты и нейтрофилы под физическим гелевым барьером, сохраняя при этом моноциты, лимфоциты и тромбоциты выше гелевого барьера.

Дизайн состоит в запатентованном геле выверенной плотности, который идеально подходит для отделения анаболических тромбоцитов, моноцитов и лимфоцитов от нежелательных эритроцитов и нейтрофилов, и позволяющим включить моноциты и лимфоциты в PRP, одновременно максимально удалив эритроциты и нейтрофилы.
Пробирки израильского производства Cellenis® PRP способствуют сохранению максимального количества жизнеспособных тромбоцитов (до 90% от уровня цельной крови). После местной инъекции в ткани тромбоциты активируются, при этом высвобождаются сигнальные молекулы, которые улучшают регенерацию тканей и регулируют местный иммунитет, уменьшая при этом возможность получить нежелательные явления после лазерного воздействия.
Пробирки Cellenis® PRP дают оптимальное соотношение цены и объема получаемой качественной PRP с уникальными свойствами. Стандартные пробирки Cellenis® PRP 11 мл отбирают 11 мл крови с получением фракции PRP до 6,5 мл. Степень концентрации тромбоцитов от 1,8х и более. Пробирки Cellenis® PRP 22 мл отбирают 22 мл крови с получением фракции PRP до 13,0 мл.

Применение улучшенной формулы антикоагулянта MACD7 на основе ACD-A (цитрат натрия + декстроза) с добавлением буфера позволяет получить раствор с физиологическим pH = 7,0 и оптимальным осмотическим давлением, что позволяет сохранить жизнеспособность максимального количества тромбоцитов, предотвратить их преждевременную активацию и уменьшить боль во время инъекции.
Пробирки Cellenis® PRP изготовлены из фармацевтического стекла со специальной обработкой внутренней поверхности, что препятствует прилипанию тромбоцитов и их преждевременной активации.
PRP генерируется в одной и той же пробирке для забора крови, что способствует:
Хотя это и не гарантия, полностью закрытая система (как в случае с Cellenis® PRP) сводит к минимуму риск инфекционного заражения.
При приготовлении PRP во многих других системах есть этапы, когда кровь подвергается воздействию воздуха в помещении. Поскольку PRP обычно получают в обычном медицинском кабинете и не используют специальную камеру с чистым воздухом – риск инфицирования образца крови увеличивается. Точно так же каждый раз, когда образец крови должен быть перенесен в другую пробирку или контейнер, возникает небольшой, но измеримый риск.
В системе Cellenis® PRP упрощенный процесс подготовки, при котором кровь попадает в тот же контейнер, который затем подвергается центрифугированию. Единственный перенос образца – заполнение PRP в шприц для инъекций.
Безопасность и эффективность применения Cellenis® PRP была подтверждена многолетними клиническими исследованиями и тестами на цитотоксичность и острую системную токсичность.
Эффект от сочетанных процедур:
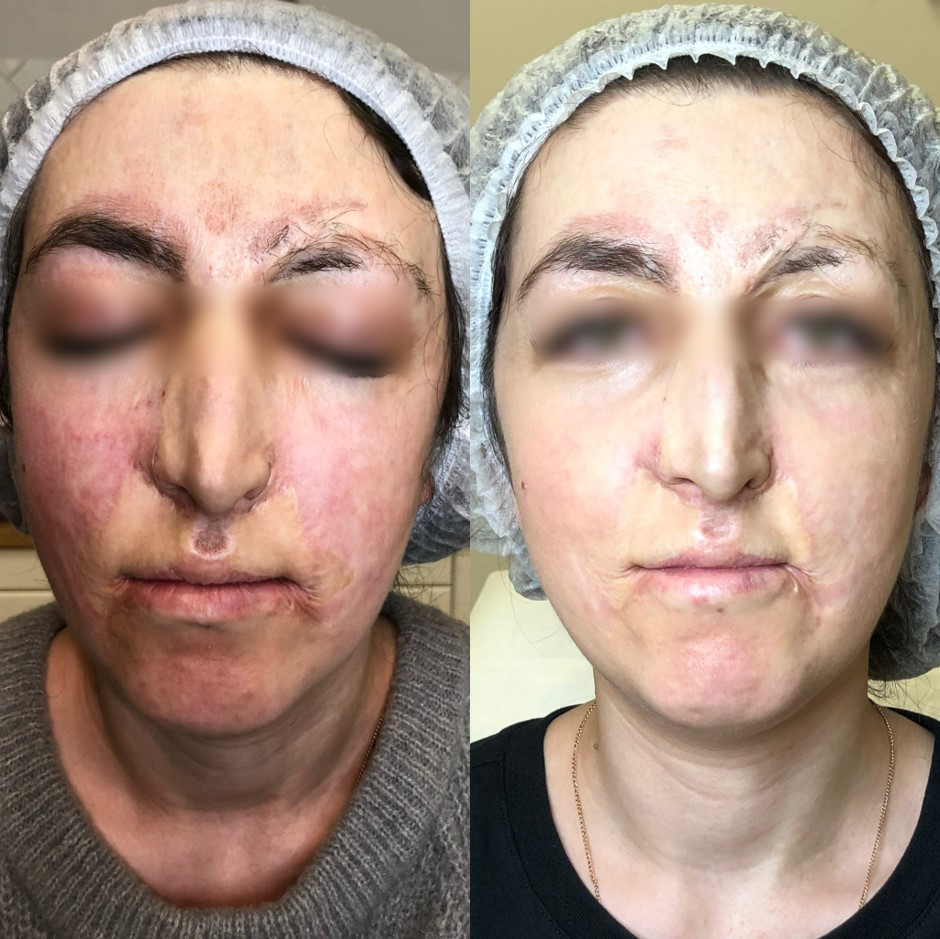
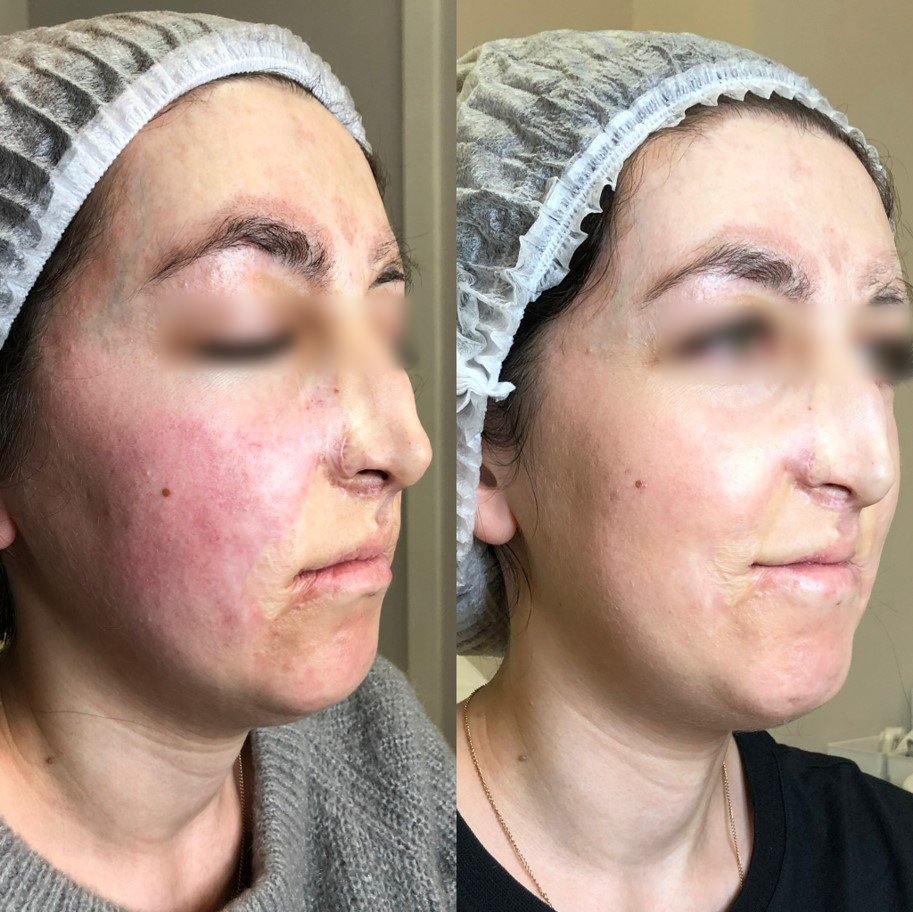
Ни один из доступных в настоящее время методов терапии «косметологических рубцов» в виде монотерапии не позволяет во всех случаях добиться редукции рубцов и улучшения косметической ситуации. Практически во всех клинических случаях требуется сочетание различных методов лечения. Однако израильская методика PRP-терапии Сellenis может в значительной мере способствовать положительной клинической динамике и снижению выраженности субъективных симптомов.


