Первые профилактические мастэктомии - операции по удалению молочной железы - начали выполнять в США еще в 60-х годах прошлого века. Тогда основанием для операции мог стать всего лишь отягощенный семейный анамнез, то есть наличие в роду среди ближайших родственников по женской линии заболевания молочной железы. Впоследствии в США активно разрабатывались ДНК-диагностические методики идентификации пациентов с генетической предрасположенностью к развитию рака молочной железы.
Современные ДНК-диагностические методики позволяют идентифицировать пациенток с генетической предрасположенностью к развитию рака молочной железы, а выполнение профилактической мастэктомии с одномоментной реконструкцией - снизить риск развития рака молочной железы у таких пациенток на 95-97%.
В России профилактическое удаление молочной железы официально стали выполнять только с 2010 года, после того, как профилактическая мастэктомия с одномоментной реконструкцией была внесена в Перечень медицинских технологий, разрешенных к применению в медицинской практике в Российской Федерации. Эта методика одобрена Минздравом, и в онкологических учреждениях она применяется как руководство к действию. Известны случаи, когда превентивная мастэктомия с достаточно хорошими результатами проводилась и до 2010 года, но не на базе онкологических учреждений, а в частных клиниках хирургами-онкологами и реконструктивными хирургами.
В 2014 году Общероссийским союзом общественных объединений Ассоциации онкологов России были разработаны Клинические рекомендации по профилактике, диагностике и лечению больных раком молочной железы.
В рекомендациях профессионального сообщества описано, в каких случаях можно проводить профилактическую мастэктомию, а именно:
В клинических рекомендациях указаны следующие показания к двусторонней профилактической мастэктомии у здоровых женщин и у больных односторонним раком молочной железы:
В клинических рекомендациях также отмечается, что «двусторонняя профилактическая мастэктомия при всех трех вышеуказанных показаниях снижает риск развития рака на 90-100% и может производиться здоровым женщинам. Операция может выполняться как с первичной реконструкцией молочных желез, так и без реконструкции. Обязательным является проведение гистологического исследования удаленных тканей, при обнаружении рака лечебная тактика определяется в соответствии с морфологическими и биологическими характеристиками болезни».
Противопоказаниями к проведению двусторонней профилактической мастэктомии являются:
Решение о необходимости двусторонней профилактической мастэктомии принимается коллегиально и основывается не только на желании пациентки. В консилиуме по принятию решения о превентивной мастэктомии участвуют генетик, врач-онколог, хирург, пластический реконструктивный хирург и психолог. Администрацией медицинского или научного центра оформляется письменное согласие пациента с его подписью, которое также, как правило, юридически заверяется у нотариуса. Тем самым администрация учреждения защищает себя от каких-либо претензий пациента в будущем.
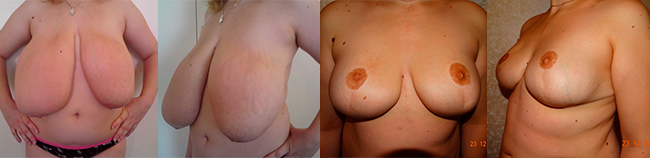
Исходя из формы молочной железы, на дооперационном этапе выбирается хирургический доступ. Так, если грудь небольшая, то стандартный доступ – субмаммарный, позволяющий подкожно удалить ткань молочной железы с возможной пластикой собственными тканями, или имплантантами. Если грудь большая, или птозированная (провисшая), возможно иссечение излишних тканей молочной железы (кожи и подкожной жировой клетчатки) с перемещением ареолярного комплекса в новую позицию.
Профилактическая мастэктомия с одномоментной реконструкций проводится в два этапа:
Применяются следующие методы реконструкции молочной железы при двусторонней профилактической мастэктомии:
У пластики собственными тканями пациента тоже есть преимущества. Собственные ткани соответствуют таким биологическим параметрам, как температура тела, кроме того, по ощущениям пересаженная в виде лоскута ткань очень близка пациенту. Но порой приходится делать коррекцию, то есть проводить повторную операцию до улучшения эстетичного вида и формы груди и сосково-ареолярного комплекса.
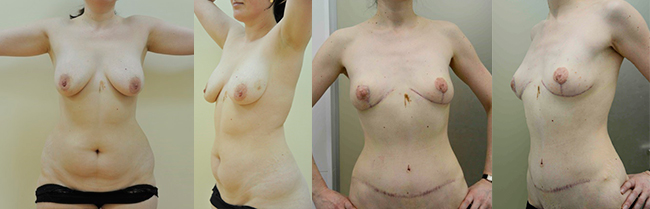
Если говорить о долгосрочном эффекте, преимущества реконструкции груди собственными тканями очевидны. Но технически эта операция сложнее и проводится не в два, а в три этапа: сначала мастэктомия, затем формирование лоскута и его перенос, а далее - реконструкция груди. Хирурги, проводящие замещение удаленной молочной железы собственными тканями пациентки, должны быть высокопрофессиональны, а состояние здоровья оперируемой – не вызывать сомнений.
Исходя из вышесказанного, можно сделать вывод, что предпочтительнее реконструкция молочной железы собственными тканями, но пока в 10 раз больше пациентов, которыми сделана пластика искусственными материалами. Этому вопросу было посвящено достаточно много исследований за рубежом, так или иначе, их выводы схожи. В России, на базе кафедры реконструктивной и пластической хирургии и клеточных технологий РНИМУ им. Пирогова проводится аналогичное исследование.
Сегодня в России пациенткам с поставленным диагнозом рак молочной железы или перенесенным в анамнезе заболеванием и выявленной генетической предрасположенностью к заболеванию возможно проведение операции на противоположной, здоровой железе в учреждениях с онкологической лицензией.
Если женщина абсолютно здорова и по методам диагностики - ультразвука, МРТ, маммографии молочной железы – нет признаков рака молочной железы, то она, в соответствии с Российским законодательством, не может официально оперироваться в онкологических клиниках даже при выявленной генетической предрасположенности. Но такие операции проводятся, в частных клиниках, по согласованию с администрацией, и, естественно, при добровольном согласии пациента.
Реабилитационный период при двусторонней профилактической мастэктомии может быть различным по продолжительности. При пластике собственными тканями через 3-6 месяцев иногда требуется коррекция молочной железы (с целью устранения асимметрии, выравнивания объема), для достижения благоприятного эстетического результата. Иногда необходимо создание новой ареолы и соска из собственных тканей.
В числе ранних послеоперационных осложнений после удаления молочной железы возможны инфекции (нагноение полости раны и отторжение имплантата), а также некрозы кожи вследствие недостаточного питания тканей.
Поздние осложнения чаще всего встречаются при пластике имплантатами и проявляются в виде изменения формы и плотности молочной железы из-за возникающей контрактуры.
Основной аргумент врачей – противников двусторонней профилактической мастэктомии основан на следующей догматической точке зрения: если нет заболевания органа, мы не имеем право его удалять. Но эта позиция, на мой взгляд, устарела: в 21 веке пациенты имеют возможность пройти генетическое обследование и узнать, каковы их риски в будущем стать жертвой онкологического заболевания. В онкологических учреждениях России, а также в коммерческих клиниках и лабораториях сейчас можно пройти генетическое обследование. Его результаты достоверно покажут, есть ли мутация генов, имеется ли предрасположенность к раку груди или нет.
Если мы знаем, что вероятность возникновения онкологического заболевания высока, мастэктомию необходимо проводить, чтобы сохранить жизнь и здоровье. А одномоментная реконструкция, проведенная профессиональным пластическим хирургом, позволяет также восстановить и красоту молочной железы женщины. Иногда эстетический эффект этой операции превосходит все ожидания пациентки.
В США проводились исследования степени удовлетворенности пациентов результатами данной операции и разработана специальная оценочная шкала Breast Q. По этой шкале оцениваются психоэмоциональное состояние женщины, эстетический результат, качество жизни после операции, а также качество услуг в клинике, удовлетворенность женщины от общения с медицинским персоналом и долгосрочный результат операции. Результаты исследований, как правило, показывают высокую степень удовлетворенности пациентов проведенной операции – более 80%.
 21908
21908