 47278
47278 47278
47278Дискомфорт вызван скорее не самой повышенной потливостью, сколько эстетическими проблемами, связанными с ней. Обильно мокнущие подмышки портят одежду, заставляя людей все чаше выбирать для ношения однотонные вещи, чаще темно-серого или черного цветов. Неприятный запах, возникающий в момент потоотделения, рождает страхи и неуверенность в себе, которые могут стать навязчивыми и оставить серьезный отпечаток на поведении и психике человека, привести к неудачам в личной жизни, карьере, социальной адаптации.
Однако современная медицина на сегодняшний день предлагает несколько вариантов решения проблемы, начиная с применения наружных средств лечебного свойства, заканчивая методами, базирующимися на последних достижениях лазерных технологий.
Потоотделение – это физиологический процесс, присущий некоторым видам млекопитающих и человеку и сопровождающийся выделением на поверхность тела пота - продукта деятельности потовых желез. Выделение пота – это нормальная функция человеческого организма, она необходимая для терморегуляции, поддержания водно-солевого баланса, регуляции обмена веществ и вывода токсинов.
Контроль терморегуляции необходим для поддержания нормальной температуры тела при ее понижении или повышении, осуществляется посредством теплопродукции или теплоотдачи, соответственно. Теплоотдача запускается при повышении температуры тела. Это может происходить по ряду причин, например, при физической нагрузке, при повышении температуры воздуха, во время эмоционального напряжения или стресса, при употреблении горячей пищи или напитков. Тело охлаждается при испарении с его поверхности пота. Поскольку переход жидкости в газообразное состояние - это энергозатратный процесс, «лишняя» энергия при этом расходуется.
Пот образуется непрерывно. Даже в покое и при низкой температуре воздуха за сутки выделяется 500-700 мл пота. В условиях тропического климата потоотделение достигает 5-12 л в день. У женщин потоотделение ниже, чем у мужчин, это связано с различиями в процессе эволюции обоих полов. На ранних этапах развития человечества основной деятельностью мужчин была охота, которая требовала большей физической активности, и как следствие, более быстрой потери лишнего тепла. Именно поэтому мужчины стали потеть больше и быстрее. Второй причиной повышенного потоотделения у мужчин, возможно, является фактор массы тела – мужчины крупнее женщин, соответственно, в них больше воды.
Пот на 98-99% состоит из воды, что очень близко к плазме крови, а также мочевины (около 0,1%), мочевой кислоты, креатинина, серина, жиров, летучих жирных кислот, мыла, холестерина, солей щелочных металлов (преобладает NaCl — 0,3%), парных эфиро-серных кислот и ароматических оксикислот.
В норме потоотделение - это рефлекторный процесс, и центр терморегуляции расположен в гипоталамусе. Структурной единицей потоотделения является потовая железа. В организме встречаются два типа потовых желез: эккриновые и апокриновые, различаются они по составу выделяемого пота, расположению на поверхности тела и функциям.
Эккриновые железы располагаются по всей поверхности тела (75%) и начинают функционировать с момента рождения. Основная их функция – терморегуляционная, а выделяемый ими пот представляет собой светлую жидкость, содержащую соли и различные токсины организма.
Апокриновые железы (25%) имеют более крупные размеры и располагаются лишь в определённых местах кожного покрова, например, в подмышечных впадинах, коже лба, гениталиях, промежности. Они становятся активными лишь в период полового созревания и не принимают участия в терморегуляции. Пот, выделяемый этим типом желез, густой и липкий, содержит жиры, белки, гормоны и жирные летучие кислоты. При разложении этого типа пота на поверхности кожи возникает особенный, резкий запах. Считается, что именно апокриновые железы определяют индивидуальный запах пота. Их секрет обладает способностью сексуально воздействовать на противоположный пол, поэтому апокриновые железы называют ещё железами полового запаха.
Расстройства потоотделения можно делить на количественные и качественные (встречаются крайне редко).
Качественные:
Количественные:
Ангидроз - значительное уменьшение или полное отсутствие потоотделения. Возникает при недоразвитии потовых желез, например, при ангидротической эктодермальной дисплазии, а так же может иметь атрофическую, травматическую, токсическую и неврологическую природу.
Гипогидроз – снижение потоотделения, может возникнуть вследствие атрофии потовых желез, например, при травме или воспалении, а также при применении некоторых групп лекарственных препаратов.
На практике чаще встречается повышенное потоотделение или гипергидроз.
В зависимости от степени распространения гипергидроз может быть локальным (на определенном участке) или генерализованым (по всему телу).
Генерализованный гипергидроз:
Локальный гипергидроз:

К врачам-косметологам обычно обращаются пациенты с эссенциальным гипергидрозом, который носит генерализованный характер, но с преобладанием в какой-то одной, реже нескольких зонах. Самая распространенная проблема – это аксиллярный, или подмышечный, гипергидроз, далее по частоте обращения - ладонный и подошвенный, реже - фациальный.
Для диагностики гипергидроза существуют несколько методик.
При визуальном осмотре можно, используя внешние оценочные критерии, приблизительно определить степень выраженности проблемы. К внешним критериям, например, можно отнести размер мокрого пятна на одежде в подмышечной области, где до 5 см - это вариант нормы, от 5 см до 10 см – легкая степень, от 10см до 20см - средне-тяжелая и более 20 см - тяжелая степень.
Существуют также 2 количественных метода диагностики гипергидроза – это гравиметрия и эвапометрия.
Метод гравиметрии подходит для оценки подмышечного, ладонного и подошвенного гипергидрозов. После высушивания исследуемой поверхности к ней прикладывают заранее взвешенный листок фильтровальной бумаги и оставляют на строго определенное время. После этого бумагу взвешивают. Полученную скорость потоотделения выражают мг/мин.
Для мужчин и женщин показатели отличаются. При исследовании подмышечных областей у мужчин норма составляет 14,4 мг/мин, а гипергидроз - 20 мг/мин и больше, у женщин: норма - 9,4 мг/мин, гипергидроз - более 10 мг/мин. Поскольку метод достаточно сложен и затратен, в практике косметолога он не применяется, и имеет большое значение при проведении клинических исследований.
Эвапометрия – метод, при котором с помощью приборов оценивают скорость трансэпидермальной потери влаги (ТЭПВ). Существует ряд аппаратов, способных рассчитать ТЭПВ, и лишь некоторые из них имеют необходимые сертификаты и регистрационные удостоверения. Например, система TEST CENTERS MC 1000, производства Германии: аппарат способен просчитать около 10 различных показателей кожи. Минус таких исследований в их дороговизне.
Проба Минора (йодисто-крахмальный тест): метод основан на окрашивании крахмала при выделении пота на коже, обработанной йодом. Во время пробы на кожу исследуемой зоны наносят двухпроцентный раствор йода, дают ему высохнуть, после чего мягкой кисточкой распыляют крахмал. При выделении капель пота слегка коричневая окраска кожи, покрытой йодом, меняется на пурпурную. Участок исследования фотографируют, замеряют линейкой, а данные заносят в карту пациента. Метод не используется для количественной оценки потоотделения, но он хорошо подходит для определения площади потоотделения. Эти данные могут быть использованы для последующего лечения и сравнения результатов после лечения.
Нингидриновый тест - второй качественный метод оценки гипергидроза. Подходит для оценки ладонного и подошвенного гипергидрозов. Пробу проводят следующим образом: к обыкновенному листу бумаги прикладывают исследуемую зону, например, подушечки пальцев кисти, затем бумагу погружают в 1% раствор нингидрида в ацетоне и после высушивают при комнатной температуре. В течение нескольких часов или дней на бумаге появляются черные точки, которые представляют собой аминокислоты пота, связанные с нингидрином. Для сохранения данных на долгое время их можно зафиксировать в растворе нитрата меди в ацетоне. Минусы метода - в сложности, затратности и длительности выполнения данного теста.
О лечении гипергидроза можно говорить только в случае первичного локального гипергидроза, во всех случаях вторичного повышенного потоотделения, лечение должно начинаться с лечения основного заболевания.
Методы лечения гипергидроза можно условно разделить на:
Выбор методики в реальной жизни, часто зависит не столько от степени выраженности гипергидроза и его локализации, сколько от возможностей пациента и степени квалификации специалиста, к которому он обратился.
В настоящее время на рынке существует ряд профессиональных и эффективных алюмохлоридных антиперспирантов, принцип работы которых состоит в сужении протоков потовых желез за счёт вяжущего действия хлорида алюминия и появления нерастворимого осадка у канала потовой железы, препятствующего выделению пота. Компоненты антиперспирантов, содержащие квасцы алюминия, не проникают в клетки и не нарушают работу потовых желез, считаются безопасными и эффективными, сокращая потоотделение до 80-90%. При различном уровне потоотделения существуют антиперспиранты с различной концентрацией хлорида алюминия – от 10-15% до 20-40%. Также в состав многих современных антиперспирантов включены компоненты, которые снижают активность бактерий, которые вызывают неприятный запах.
При выраженной проблеме повышенного потоотделения эффект от антиперспирантов может быть незначительный, однако они идеально будут подходить как дополнительные средства устранения проблемы или для пролонгации эффекта от другой процедуры.
Правило применения у всех антиперспирантов общее: обрабатываемая зона должна быть сухой и чистой, без волос, если речь идет о подмышечной впадине. Обработку лучше производить на ночь, т.к. действовать они начинают спустя 5-8 часов после применения. Не стоит забывать, что в составе этих антипеспирантов содержится спирт, следовательно, они способны вызывать раздражение на коже и зуд. Не стоит ими злоупотреблять и пренебрегать инструкциями и схемами, предложенными производителями.
Ионофорез, как основной физиотерапевиический метод, применяется больше для гипергидрозов ладоней и подошв. Метод основан на проникновении ионизированного вещества через неповрежденный кожный покров при воздействии постоянного тока. Метод довольно безопасен и эффективен, недостаток его состоит в том, что его необходимо регулярно повторять, в среднем - 1 раз в неделю. Однако на рынке существуют достаточно простые и удобные аппараты для домашнего ионофореза. Единственным сертифицированным в России является аппарат SWI-STO II (Германия).
Хирургические методы борьбы с гипергидрозом выделяются в отдельную группу. Их эффективность доказана, однако в связи с наличием ряда недостатков их применение не достаточно распространено. Одним из самых первых хирургических методов лечения гипергидрозя является симпатэктомия. Это операция на какого-либо участке симпатического отдела вегетативной нервной системы, проводится для устранения влияния ВНС на необходимую область, в частности - на подмышечную область при аксиллярном гипергидрозе. Симпатэктомия производится под наркозом, достаточно травматична, может быть необратимой, когда нервное волокно пересекается полностью, или обратимой, когда на соответствующее нервное волокно накладывается специальная клипса, которую при необходимости можно снять. Помимо минусов, связанных с самой операцией, нередко встречается такое осложнение, как компенсаторный гипергидроз. Это крайне неприятное явление в виде значительного усиления потоотделения в другой, не оперированной зоне. Например, усиление потоотделения в стопах после операции симпатэктомии подмышечных областей.
Иногда операцию липосакции можно отнести к методам борьбы с аксиллярным гипергидрозом. Во время операции удаляется вся подкожно-жировая клетчатка с симпатическими нервами, в связи с чем, нервные узлы разрушаются и потоотделение сокращается.
Кюретаж подмышек по своему действию аналогичен липосакции: при кюретаже происходит травмирование нервных окончаний и потовых желез на уровне подкожно-жировой клетчатки, что способствует сокращению выделения пота. Минусы таких операций - наркоз и высокая травматизация. К тому же, не стоит исключать повторного прорастания нервов и восстановления иннервации потовых желез.
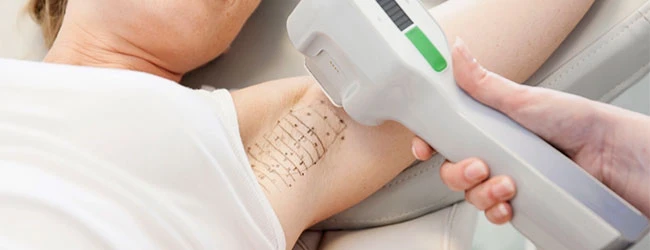
Лазерное лечение гипергидроза, как и ионофорез, относится к группе физиотерапевтических методов, но заслужило отдельное место в списке из-за большого ряда преимуществ. Метод основан на повреждающем потовые железы действии лазерного луча, выполняется в амбулаторных условиях, под местной анестезией. Через небольшие проколы в коже, диаметром около 1 мм, вводятся микро-канюли с лазерным оптоволокном внутри. Под воздействием лазера происходит разрушение клеток потовых желез. Края проколов соединяют и заклеивают специальным асептическим пластырем, который через 3-5 дней уже можно снять. Примерно на 7 день все следы от процедуры проходят.
За один сеанс возможно уменьшить потоотделение на 80%-90%, в крайне редких случаях необходима повторная процедура. Преимущества данного метода: высокая эффективность, незначительная травматизация, быстрая реабилитация, отсутствие компенсаторных реакций. Недостаток - в высокой стоимости процедуры.
Последний в списке, но не последний по значимости, – это относительно простой, но эффективный инъекционный метод, в настоящее время применяемый чаще всего. Метод основан на микро-инъекционном введении в проблемную зону препарата, в основе которого лежит ботулотоксин типа А.
Впервые с целью лечения гипергидроза ботулотоксин использовали в 1996 году (Bushara, et al., 1996) путем проведения подкожных инъекций по поводу аксиллярного и пальмарного гипергидроза. Препараты БТА, используемые для лечения гипергидроза: Ботокс, Диспорт, Ксеоиин, Релатокс.
Выбор препарата делает специалист (врач) в соответствии со своей квалификацией и личными предпочтениями.
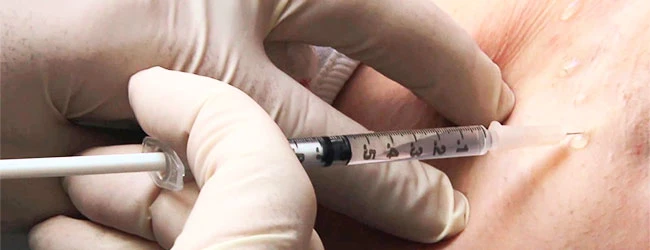
Процедура лечения гипергидроза начинается с опроса и осмотра пациента, заполнения карты и информированного согласия, проведения оценочных тестов, исходя из оснащения медцентра. Чаще бывает достаточно пробы Минора - для определения поля воздействия. Перед процедурой необходимо исключить применение дезодорантов на основе спирта.
Если необходимо, для облегчения неприятных ощущений, связанных с инъекциями, наносят топические анестетики. Препарат для введения разводят 0,9% натрием хлоридом (физ. раствором). Доза физ. раствора, как и доза, необходимая для инъекции, зависит от выбранного препарата и рекомендаций фирмы-производителя.
Реабилитация, как правило, отсутствует. Микротравмы после инъекции заживают в течение первых суток, синяки и гематомы - в течение 5-7 дней.
Ботулинотерапия для лечения гипергидроза ладоней и подошв применяется реже, это, в первую очередь, связано с высокой степенью болезненности, т.к. топические анестетики в этих областях малоэффективны. Однако существует метод проводниковой анастезии (срединного, лучевого и локтевого нервов), потенциальным осложнением которой может быть переходящая слабость пальцев кистей рук.
Проводниковая анастезия при подошвенном гипергидрозе осуществляется через задний тибиальный и суральный нервы.
Проблема гипергидроза на сегодняшний день имеет широкий спектр решений, от снижения выраженности до ее полной блокировки. Стоит только выбрать то, что применимо в конкретной ситуации и для конкретного пациента.

