Плазменные технологии для омоложения кожи – это еще одно направление в эстетической медицине, которое расширяет инструментарий врачей.
Плазма – частично или полностью ионизированный газ, образованный нейтральными атомами и заряженными частицами, обладает высокой электрической проводимостью, плазму называют четвертым (после твердого, жидкого и газообразного) агрегатным состоянием вещества.
Энергия, которая требуется на преобразование, зависит от строения внешних электронных оболочек вещества: чем легче атом отдает электрон, тем меньше энергии необходимо затратить на его отрыв. В естественных условиях источником такой энергии является преимущественно нагревание, однако плазму можно получить и иными способами, например, с помощью электрического тока, ускоряющего электроны.
Под действием ультравысокочастотного электрического тока в рукоятке устройства происходит ионизация молекул азота и образуется плазма, которая доставляется к коже бесконтактным способом в виде миллисекундных импульсов (такой бесконтактный способ обработки позволяет коже быстро остывать и исключает риск ожогов от деталей устройства). Плазма играет роль «переносчика» электрической энергии.
Виды плазмы:
Впервые технология плазменной регенерации кожи (ПРК) появилась на рынке в 2006 году, это решение предложила компания Rhytec. В 2010–2011 годах сразу две компании обратили внимание на плазменные технологии: британская Energist Group и израильская Pixel RF, которая реализовала фракционную микроплазменную RF-технологию.
Разогрев тканей протекает равномерно, слой старого поврежденного эпидермиса служит «биологической защитной повязкой», по мере образования нового эпителия старый отшелушивается. Кроме того, это позволяет проводить обработку кожи любых фототипов и сокращает риск побочных эффектов в виде шрамов, инфекций и депигментации. Даже в случае высокоэнергетического воздействия неоэпителизация происходит быстро и обычно завершается в течение 5–7 дней после процедуры.
Сразу после обработки отмечается контракция коллагеновых волокон (в тех областях, где температура нагревания превышала 60 0С) и реакции на тепловой шок, затем происходит постепенное разрушение поврежденных структур и активация неоколлагенеза и неоэластогенеза. Процессы ремоделирования дермы продолжаются как минимум 3 месяца после обработки (Gonzalez et al. 2008).
Американские исследователи оценивали улучшение текстуры кожи, тонуса, уменьшение тонких линий, дисхромии. Для этого они взяли образцы биопсии 2 мм до и после 90 дней лечения. Последующее наблюдение проводилось через 2, 5, 7, 30 и 90 после лечения для мониторинга восстановления, улучшения и любых последующих осложнений.
Гистологическое исследование показало регенеративную активность в эпидермисе и дерме, ремоделирование коллагена (Kilmer et al. 2007).
Еще в одном исследовании восемь добровольцев проходили лечение каждые 3 недели, им было выполнено 3 процедуры, используя параметры от 1,2 до 1,8 Дж. Перед каждой следующей процедурой регистрировались качество эпидермиса, побочные эффекты и эритема. Образцы биопсии кожи были получены у 6 пациентов до лечения и через 90 дней после лечения.
Через три месяца после лечения исследователи обнаружили на 37 % сокращение лицевых морщин, а участники исследования отметили улучшение на 68 % общего внешнего вида кожи.
Гистологическая оценка через 3 месяца после лечения выявила полосу нового коллагена на дермоэпидермальном переходе с менее плотным эластином в дерме. Средняя глубина нового коллагена составляла 72,3 мкм (Bogle et al. 2007).
Potter показал, что плазма уменьшает морщины и линии в среднем на 24 % через 6 месяцев, а постакне уменьшается на 23 % через 6 месяцев.
Низкотемпературная плазма воздействует на галектин-1 и сигнальный путь Smad, которые ответственны за процесс ранозаживления. Ученые из Японии в 2016 году показали, что сразу после начала воздействия на поверхности раны сформировалась мембранная структура, в которой по данным иммуноэлектронной микроскопии, были локализованы галектины. После обработки количество галектинов было увеличено, тогда как при электрокоагуляции они наоборот подавлялись (Akimoto et al 2016).
Южнокорейские исследователи получили интересный эффект индуцирования фактора роста после воздействия низкотемпературной плазмы и повышенную экспрессию ангиогенного фактора роста в фибробластах кожи.
Их данные показали, что жизнеспособность фибробластов снижалась через 6 и 24 часа после обработки плазмой всего лишь на 5 минут, а миграция фибробластов значительно увеличилась через 6 и 24 часа в тестах на заживление, экспрессия цитокинов значительно поменялась, а регуляторные факторы роста индуцировались после воздействия.
Применение плазмы значительно ускорило экспрессию HIF1α, регулятора восходящего потока ангиогенеза (Cui et al. 2017).
Противомикробная активность плазмы была продемонстрирована не только на лабораторных животных, но и в ходе рандомизированных контролируемых исследований на людях: двухминутная обработка ран с помощью холодной аргоновой плазмы показывала значительное уменьшение количества как грамотрицательных, так и грамположительных бактерий в ранах (Isbary et al. 2012).
Американские врачи показали в своем исследовании, что плазма может успешно применяться в коррекции рубцов акне. Они отобрали пациентов с кожей I-III по Фицпатрику и провели им одну процедуру. Оценки показали, что примерно на треть в обработанных областях через 6 месяцев произошли улучшения. Через 4-6 дней большинство пациентов наблюдали вторичную эпителизацию без серьезных побочных эффектов (Gonzalez et al. 2008).
Группа азиатских ученых также провела эксперимент на пациентах с травматическими рубцами.
Им ежемесячно в течение 3 месяцев проводилась процедура плазмы. Почти у половины испытуемых наблюдалось на 50 % улучшение травматических рубцов. Все пациенты переносили лечение с минимальной болью, при этом наблюдалась лишь временная локализованная гиперпигментация у нескольких пациентов, которая разрешилась через 3 месяца (Kono T. et al. 2009).
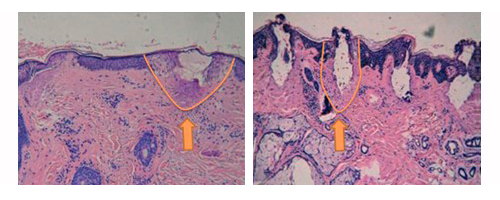
При сравнении фракционной микроплазменной RF-технологии и фракционного СО2-лазера для устранения рубцов постакне. Одна сторона лица пациентов (всего участвовало 33 человека с III и IV фототипами кожи) обрабатывалась с помощью плазмы, другая – лазером, по 3 процедуры каждого вида. Глубина повреждений в первом случае варьировала в пределах 120–150 мкм, а диаметр составлял 150–180 мкм. Фракционный СО2-лазер формировал повреждения глубиной 300–400 мкм и диаметром 100–120 мкм. Зона термического повреждения вокруг колодца абляции была шире в случае микроплазмы (рис. 1).
Рис. 1. Гистологические изменения сразу после обработки атрофических рубцов постакне с помощью микроплазменной RF-технологии (слева) и фракционного СО2-лазера (справа).
Оба метода существенно и практически равнозначно снизили выраженность рубцов постакне – в случае плазмы (улучшение на 56,4 %) и 59,2 % для СО2-лазера по шкале ЕССА. При этом в ответ на лазерное воздействие у 12 человек (36,4 %) развилась поствоспалительная гиперпигментация, а со стороны микроплазменной обработки таких осложнений зафиксировано не было (Zhang Z, 2013).
Плазму можно использовать на коже любых фототипов, так как ее эффект не зависит от наличия хромофоров в коже. Гиперпигментация, которая может встречаться после процедур, в целом возникает реже, чем, например, при лазерной обработке. Также существенно снижен риск инфицирования и рубцевания.
СО2-лазеры формируют более однородные по глубине и диаметру повреждения, в то время как в случае использования плазмы эти размеры могут варьировать. Кроме того, лазеры обеспечивают более глубокое воздействие, чем плазма. Однако именно более поверхностные эффекты плазменной обработки могут быть одной из причин меньшего риска поствоспалительной гиперпигментации (Li X, 2015).
Плазма зарекомендовала себя как эффективный метод омоложения кожи не только лица, но и тела. Американцы оценили кожу в области шеи, груди и дорсальной поверхности рук – всего 30 участков у 10 пациентов. Клинические оценки текстуры кожи, пигментации, серьезности морщин и побочных эффектов проводились немедленно и через 4, 7, 14, 30 и 90 дней после лечения.
Средние клинические улучшения на 57, 48 и 41 % наблюдались соответственно на груди, руках ишее. Уменьшились глубина морщин, гиперпигментация и повысилась гладкость кожи (Alster, Konda 2007).
Последние научные достижения в сфере использования плазмы были учтены в аппарате Plasma BT (Seoulin Medicare, Корея), который уже представлен на российском рынке (рис. 2). Этот аппарат работает с высокотемпературной и низкотемпературной плазмой.
Технология получила разрешение US 510 (k) США для коррекции несовершенств тела, поверхностных поражений кожи, актинических кератозов, вирусных папилломатозов и себорейных кератозов, дисхромии, потери упругости кожи и постакне.
Рис. 2. Аппарат Plasma BT (Seoulin Medicare).
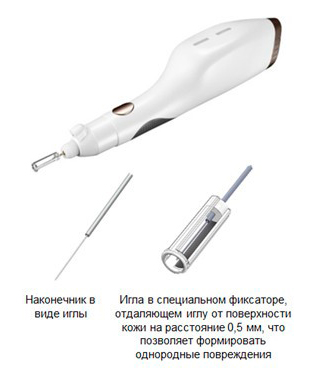
Рис. 3. Насадка с наконечником в виде иглы и иглой в специальном фиксаторе.
«Самое главное отличие от плазменных аппаратов других поколений и производителей – это запатентованный наконечник с фиксатором, который обеспечивает нужную дистанцию между кожей и кончиком иглы.
Это самое важное при данном физическом воздействии, так как при изменении расстояния меняется глубина воздействия, и она становится неконтролируемой, в случае с аппаратом PlasmaBT такая ситуация исключается».
Лоран Мария Сергеевна, врач-дерматовенеролог, врач-косметолог, клиника «Вирсавия»
В комплекте с аппаратом есть насадка «плазменный душ», улучшающая трансдермальную доставку веществ в кожу (например, гиалуронидазу), а также игольчатая насадка для нехирургического лифтинга, которая позволяет существенно уплотнить кожу в периорбитальной области, сократив площадь кожных лоскутов в области верхних и нижних век, и улучшить плотность кожи за счет синтеза коллагена и эластина (рис. 3). Также насадка показывает отличные результаты в лечении стрий и рубцов, в том числе постугревых, а также глубоких морщин.
Работа прибора основывается на применении технологии F-DBD (плавающий диэлектрический барьерный разряд), защищенной четырьмя патентами, где используется естественный способ получения плазмы (из кислорода и азота, содержащихся в воздухе) на основе переменного тока, создавая низкотемпературную плазму (температура не превышает 40 °C).
Возможности аппарата позволяют использовать его в безынъекционной мезотерапии.
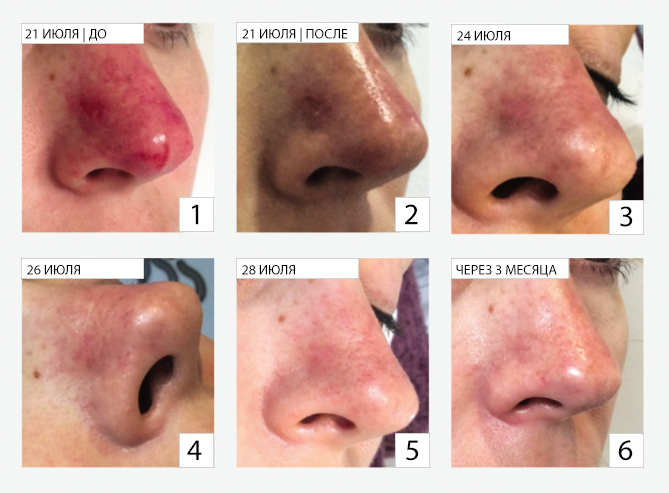
Так, доктор Беатрис Молина в 2017 году описала случай нарушения кровообращения при нехирургической ринопластике после введения филлера на основе гиалуроновой кислоты в кончик носа, который удалось устранить при помощи трансдермального введения гиалуронидазы с помощью насадки для плазменного душа (Molina 2017) (рис. 4).
Рис. 4. Трансдермальное введение гиалуронидазы с помощью насадки для плазменного душа:
1 - пациентка с обесцвечиванием и пустулацией на правой стороне носа, через 2 дня после лечения NSR с использованием дермального наполнителя HA;
2 - сразу после первой процедуры с использованием Plasma Shower и 1200 единиц гиалуронидазы трансдермально;
3 - сразу после использования Plasma Shower с SSR HA и Dermalux в течение 30 минут;
4 - сразу после второй процедуры Plasma Shower с SSR HA и Dermalux в течение 30 минут;
5 - сразу после третьей процедуры Plasma Shower с SSR HA и Dermalux в течение 30 минут;
6 - пациентка через 3 месяца после лечения.
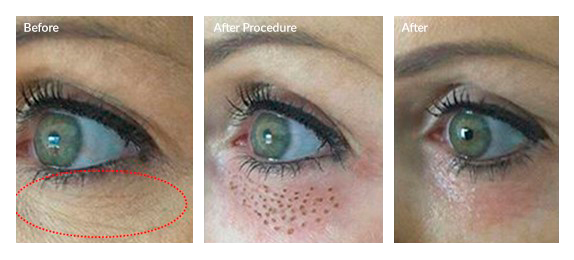
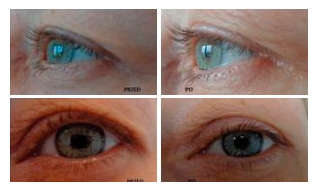
Кроме того, аппарат позволяет убирать избытки кожи в складках век, появляющиеся с возрастом. В основе процедуры лежит метод сублимации – перехода вещества из твердого состояния сразу в газообразное, минуя жидкое. Данный метод отличается от абляционных лазеров, более деликатно воздействуя на кожу век, так как он не оказывает повреждающего действия на клетки кожи, а только сублимирует поверхность кожи, что приводит к ее сокращению за счет создания множества абляционных кратеров в виде сетки (или решетки) на поверхности кожи век.
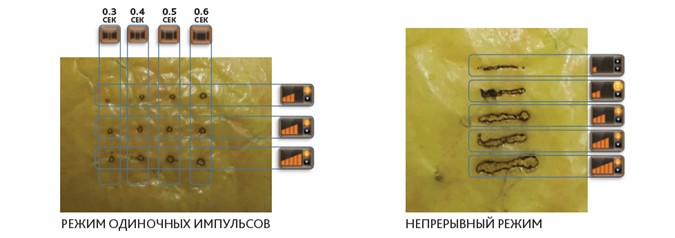
Рис. 5. Повреждения, генерируемые с помощью различных режимов насадки Plasma Surgical Plasma BT. Для каждого режима возможно изменить энергию, а следовательно – глубину и площадь воздействия.
Показания: поверхностные морщины, мешки под глазами, избыток кожи; гусиные лапки; опущение бровей; слезная борозда; отсутствие складки в уголках глаз; темные круги вокруг глаз.
«Обезболивание при проведении безоперационного лифтинга век необходимо. Я обычно использую аппликационный анестетик – крем. Процедура без анестезии довольно чувствительная, на грани болезненности, хотя сам реабилитационный период намного легче и короче по сравнению с лазерным воздействием. Отек минимальный или отсутствует, точечные корочки отходят примерно на 5-й день.
Метод, безусловно, хорош как сам по себе, так и в сочетании с другими. Я в своей практике использую сочетание Plasma BT с мезотерапией, филлерами и ботулотоксинами. Выбор зависит, конечно, от конкретного пациента и его анатомии. У нас есть отличные наработки с инъекционными препаратами для коррекции пастозности и отечности. Обычно достаточно одной процедуры, чтобы пациент остался доволен результатом безоперационного лифтинга век, но, как и всегда, бывают случаи, когда нужна серия процедур для достижения желаемого эстетического результата. В таком случае мы повторяем процедуру через 1,5–2 месяца».
Лоран Мария Сергеевна, врач-дерматовенеролог, врач-косметолог, клиника «Вирсавия»
Плазменное омоложение несет меньший риск побочных эффектов и требует на восстановление меньше времени. Методика безопасна для зрения и организма, ее результаты долгосрочны, максимальный эффект достигается через 3–4 месяца после процедуры. Процедура комфортна, не затрагивает окружающие ткани, при этом зона воздействия минимальна.
Плазменное омоложение подходит и для пациентов с темными типами кожи, поскольку для них существенно снижен риск поствоспалительной гиперпигментации.
 32628
32628